Toksoplazmoza to choroba pasożytnicza spowodowana zarażeniem pierwotniakiem Toxoplasma gondii.
Objawy
1. Toksoplazmoza nabyta
Większość zarażonych osób nie ma świadomości, że przebyło toksoplazmozę, gdyż najczęściej choroba przebiega bezobjawowo.
W pozostałych przypadkach toksoplazmoza może przebiegać jako postać:
- węzłowa – powiększenie węzłów chłonnych, przede wszystkim okolicy szyi; czasami może też wystąpić gorączka, ogólne złe samopoczucie, bóle głowy czy mięśni
- oczna – rzadko jako wynik zarażenia pierwotnego; przebiega najczęściej pod postacią zapalenia siatkówki i naczyniówki oka; przebiega z okresami remisji i zaostrzenia; efektem końcowym może być znaczne osłabienie ostrości wzroku
- uogólniona – dotyczy głównie osób ze znacznym spadkiem odporności – obserwuje się zmiany w płucach, wątrobie czy mięśniu sercowym
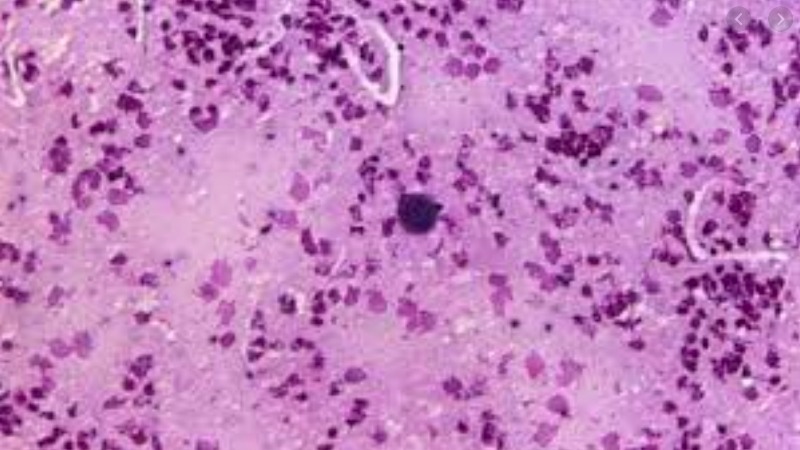
- mózgowa – efekt reaktywacji zakażenia u osób ze spadkiem odporności (np. w przebiegu AIDS) – przebiega pod postacią zapalenia mózgu i opon mózgowo-rdzeniowych
2. Toksoplazmoza wrodzona
Toksoplazmoza to bardzo poważny problem, bowiem efektem zarażenia dziecka w czasie ciąży mogą być wady wrodzone oraz późne następstwa przebytego zarażenia. Na szczęście klasyczne objawy toksoplazmozy wrodzonej występują u mniej niż 30% zarażonych dzieci. Ryzyko wystąpienia objawów choroby jest największe w pierwszym trymestrze ciąży. Zarażenie w trzecim trymestrze ciąży w większości przypadków przechodzi bezobjawowo.
Należy też podkreślić, że do zarażenia płodu dochodzi tylko w przypadku tzw. pierwotnego zarażenia, czyli kobieta w ciąży nie chorowała wcześniej na toksoplazmozę. Miernikiem tego stanu jest brak przeciwciał w klasie IgG przeciwko Toxoplasma gondii u kobiety.
Klasyczne objawy toksoplazmozy wrodzonej to:
- tzw. triada Sabina-Pinkertona: zapalenie siatkówki i naczyniówki; zwapnienia śródczaszkowe; wodogłowie lub małogłowie
- powiększenie wątroby i śledziony
- skaza krwotoczna
- żółtaczka
- oczopląs
- opóźnienie rozwoju umysłowego, padaczka, zaburzenia mowy
Diagnostyka
Rozpoznanie toksoplazmozy opiera się przede wszystkim na badaniach serologicznych, czyli oznaczenia miana przeciwciał w kierunku Toxoplasma gondii w klasie IgM, IgG i IgA. Przeciwciała IgM pojawiają się w przypadku świeżego zachorowania i po pewnym czasie znikają – ich obecność świadczy o aktywnej chorobie. Przeciwciała IgG pojawiają się jako efekt zarażenia i najczęściej ich obecność w surowicy krwi występuje do końca życia. Duża różnica w mianach przeciwciał pomiędzy dwoma badaniami może świadczyć o reaktywacji choroby. Dodatkowo przeciwciała te wykazują zdolność przechodzenia przez łożysko do krwi płodu. Natomiast przeciwciała IgA pomocne są w rozpoznaniu toksoplazmozy u noworodka.
Oprócz badań serologicznych w diagnozowaniu toksoplazmozy wykorzystuje się też:
- badania genetyczne (PCR), które pozwalają wykryć materiał genetyczny pasożyta w płynach: owodniowym, mózgowo-rdzeniowym czy gałki ocznej
- badania histopatologiczne
- próby biologiczne
- badania obrazowe: usg, tomografia komputerowa, rezonans magnetyczny – pomocne w ocenie zmian patologicznych charakterystycznych dla toksoplazmozy
Właściwa interpretacja badań ma bardzo istotne znaczenie w diagnozowaniu toksoplazmozy u kobiet ciężarnych, bowiem przekłada się to na ryzyko zarażenia płodu i szybkie leczenie w czasie ciąży.
Pewne rozpoznanie toksoplazmozy nabytej jest wtedy, gdy dochodzi do zmiany ujemnego wyniku dla przeciwciał w kierunku T. gondii na wynik dodatni między dwoma kolejnymi badaniami. U kobiet w ciąży oba badania muszą być wykonane po zajściu w ciążę.
O prawdopodobnym rozpoznaniu toksoplazmozy nabytej może mówić, gdy:
- dochodzi do serokonwersji (zmiana wyniku ujemnego na dodatni) u ciężarnej, w sytuacji, gdy jedno z badań było zrobione przed ciążą
- stwierdza się znamienny wzrost miana przeciwciał IgG do wysokich wartości między badaniami wykonanymi w odstępie 3 tygodni
- stwierdza się wysokie miana przeciwciał IgG o niskiej awidności (badanie awidności pozwala na określenie jak dawno powstały przeciwciała i tak wynik: wysoka awidność świadczy o przebytym dawno zarażeniu; niska awidność świadczy o świeżym zarażeniu (< 20 tygodnia))
- stwierdza się swoiste przeciwciał IgM, IgG oraz objawy kliniczne zarażenia
- stwierdza się wysokie miano swoistych IgG, obecność IgM oraz obecność zmian na dnie oka
- stwierdza się dodatnie wyniki badań genetycznych lub charakterystyczny obraz w badaniu histopatologicznych węzłów chłonnych lub innych tkankach
Toksoplazmozę wrodzoną stwierdza się, gdy:
- otrzymuje się dodatni wynik izolacji (hodowli) pasożyta z płynu owodniowego, krwi lub tkanek płodu lub niemowlęcia do 6 miesiąca życia lub stwierdza się pasożyta w tkankach w oparciu o badania histologiczne
- wykrywa się w płynie owodniowym DNA pasożyta
- u dziecka utrzymują się przeciwciała IgG w kierunkuT. gondiiprzez pierwszy rok życia z objawami lub bez objawów klinicznych (przeciwciała otrzymane od matki w czasie ciąży powinny zniknąć po ok. 3 miesiącach)
- w surowicy krwi niemowlęcia wykrywa się swoiste przeciwciała w klasie IgM lub IgA do 6 m.ż
- wykrywa się u niemowlęcia zmiany charakterystyczne dla toksoplazmozy wrodzonej urodzonego przez kobietę, która przebyła toksoplazmozę w czasie ciąży
Leczenie
W leczeniu toksoplazmozy stosuje się chemioterapeutyki, takie jak: pirymetamina, sulfonamidy czy spiromycyna.
Leczenie powinno być zastosowane u: kobiet w ciąży, osób z immunosupresją, niemowląt, osób z aktywną toksoplazmozą oczną oraz osób o przedłużającym się lub ciężkim przebiegu choroby. W przypadku kobiet w ciąży lekiem dopuszczalnym jest spiramycyna – pozostałe leki wykazują silne działanie teratogenne.
Profilaktyka
- nie spożywanie potraw z surowego lub półsurowego mięsa
- nie picie nieprzygotowanej wody z niewiadomego źródła
- mycie warzyw i owoców
- zabezpieczanie produktów żywnościowych przed muchami czy karaluchami
- zabezpieczanie piaskownic przed dostępem kotów
- mycie rąk po kontakcie z kotami czy kuwetami; wyparzanie kocich kuwet oraz karmienie kotów gotową karmą
Zapobieganie toksoplazmozie wrodzonej polega przede wszystkim na właściwej opiece nad ciężarną i zaleca się:
- wykonanie najlepiej przed planowaną ciążą badania w kierunku toksoplazmozy – poznanie statusu serologicznego (obecność lub brak swoistych przeciwciał)
- u kobiet seronegatywnych (nie przebyły toksoplazmozy wcześniej – ujemny wynik przeciwciał IgG) powinny mięć wykonane badania przynajmniej trzykrotnie w czasie ciąży: na początku ciąży, ok. 20-24 tygodnia ciąży oraz ok. 38 tygodnia ciąży
- kobiety seronegatywne powinny rygorystycznie przestrzegać głównych zasad profilaktyki toksoplazmozy oraz powinny unikać kontaktów z kotami